Das Melanom ist eine der aggressivsten und tödlichsten Arten von Hautkrebs. Es ist für 75 % aller durch Hautkrebs verursachten Todesfälle verantwortlich, obwohl es seltener auftritt als das Basalzellkarzinom oder das Plattenepithelkarzinom.
Die weltweite Inzidenz von Melanomen ist gestiegen, wobei hellhäutige Personen und Personen, die in Gebieten mit hoher UV-Belastung leben, einem höheren Risiko ausgesetzt sind. Durch Früherkennung und Fortschritte in der Behandlung konnten die Überlebensraten jedoch erheblich verbessert werden.
Dieser Artikel bietet einen umfassenden Leitfaden zum Melanom, der Ursachen, Symptome, Diagnose, Behandlung, Prognose, Prävention und die neuesten Forschungsergebnisse behandelt.
Was ist ein Melanom?
Es ist wichtig, das Melanom zu verstehen, bevor man sich mit seinen Ursachen, Symptomen und Behandlungsmöglichkeiten befasst.
Definition und Überblick
Das Melanom ist eine Art von Hautkrebs, der von Melanozyten, den pigmentproduzierenden Zellen in der Haut, ausgeht. Im Gegensatz zu Basal- und Plattenepithelkarzinomen breitet sich das Melanom eher auf entfernte Organe aus (metastasiert), wenn es nicht frühzeitig erkannt wird.
Arten von Melanomen
Die vier wichtigsten Arten von kutanen (Haut-)Melanomen sind:
Oberflächlich spreitendes Melanom
- Die häufigste Form (ca. 70 % aller Melanomfälle); wächst horizontal (radial), bevor es sich tiefer ausbreitet.
- Häufige Lokalisation: Rumpf, Beine, Arme
Knotiges Melanom
- Aggressiver, wächst vertikal und schnell.
- Häufige Lokalisation: Bereiche mit chronischer Sonnenexposition (z. B. Kopfhaut, Brust, Rücken)
Lentigo-maligna-Melanom
- Langsam wachsend, entwickelt sich typischerweise von einem braunen zu einem schwarzen Makel mit unregelmäßigen Rändern; häufig bei älteren Erwachsenen.
- Häufige Lokalisationen: Chronisch sonnengeschädigte Haut im Gesicht und am Hals.
Akral Lentiginöses Melanom
- Selten; betrifft Handflächen, Fußsohlen und Unternägel; betrifft überproportional häufig Personen mit dunklerer Hautfarbe.
- Häufige Lokalisationen: Hände, Füße, Nagelbetten
Früherkennung und Behandlung verbessern die Prognose und die Überlebensraten erheblich.
Globale Inzidenzraten
Die gemeldete Inzidenz variiert je nach Region aufgrund von Unterschieden in der UV-Exposition, der genetischen Anfälligkeit und dem Zugang zur Gesundheitsversorgung. In einigen Bevölkerungsgruppen können die dokumentierten Fälle aufgrund unterschiedlicher Screening-Praktiken und Meldegenauigkeit niedriger sein. Typischerweise:
- Australien und Neuseeland weisen weltweit die höchsten Melanomraten auf, was auf die hohe UV-Exposition und die hellhäutige Bevölkerung zurückzuführen ist.
- In Nordamerika und Europa sind die Inzidenzraten moderat, wobei die Fälle aufgrund von Bräunungspraktiken zunehmen.
- In Asien und Afrika werden weniger Fälle gemeldet, obwohl das akrale Lentiginöse Melanom bei dunkelhäutigen Personen häufiger auftritt.
Ursachen und Risikofaktoren
Das Melanom ist multifaktoriell und entsteht durch eine Kombination aus genetischen, umweltbedingten und lebensstilbedingten Einflüssen.
Genetische Faktoren
- Eine familiäre Melanom-Vorgeschichte erhöht das Risiko um das 2- bis 3-Fache.
- Mutationen in Genen wie CDKN2A und BRAF sind mit einem erhöhten Melanomrisiko verbunden.
- Erbliche Syndrome wie das familiäre atypische multiple Muttermal-Melanom-Syndrom (FAMMM) erhöhen die Anfälligkeit.
Umweltfaktoren
- UV-Strahlung (Sonnenlicht und Solarium) schädigt die DNA und führt zu Krebsmutationen.
- Höheres Risiko in sonnigen Klimazonen (Australien, Südstaaten der USA und Mittelmeerraum).
Lebensstilfaktoren
- Häufige Sonnenbrände im Kindesalter erhöhen das Melanomrisiko im späteren Leben.
- Berufliche Exposition (z. B. bei Tätigkeiten im Freien) erhöht das Risiko.
Seltene Ursachen
- Geschwächtes Immunsystem (aufgrund von Organtransplantationen, Chemotherapie oder Autoimmunerkrankungen).
- Bestimmte Medikamente, darunter Immunsuppressiva, können mit einer erhöhten Melanom-Anfälligkeit in Verbindung gebracht werden.
Symptome und Anzeichen
Das Erkennen der frühen Anzeichen eines Melanoms ist für eine frühzeitige Erkennung und bessere Behandlungsergebnisse von entscheidender Bedeutung.
Häufige Symptome
- Veränderungen der Größe, Form oder Farbe von Muttermalen.
- Neue, abnormale Hautwucherungen.
- Unregelmäßige Ränder, mehrere Farben oder Asymmetrie eines Muttermals.
Zu den weniger häufigen Symptomen gehören juckende, blutende oder empfindliche Muttermale und nicht heilende Wunden.
Wie man eine Selbstuntersuchung durchführt
So führen Sie zu Hause eine Selbstuntersuchung der Haut durch:
- Stellen Sie sich zunächst in einen gut beleuchteten Raum mit einem Ganzkörperspiegel und einem Handspiegel.
- Beginnen Sie mit der Untersuchung Ihres gesamten Körpers, einschließlich Gesicht, Hals, Brust und Bauch. Frauen sollten auch unter ihren Brüsten nachsehen.
- Untersuchen Sie als Nächstes beide Arme, einschließlich Hände, Nägel und zwischen den Fingern.
- Setzen Sie sich hin und untersuchen Sie Ihre Beine, Füße (einschließlich Fußsohlen und zwischen den Zehen) und Zehennägel.
- Verwenden Sie einen Handspiegel, um schwer einsehbare Bereiche wie Rücken, Gesäß, Nacken und Kopfhaut zu überprüfen.
Suchen Sie nach neuen, sich verändernden oder ungewöhnlichen Muttermalen, Flecken oder Läsionen und wenden Sie dabei die ABCDE-Regel an: Asymmetrie, unregelmäßige Begrenzung, Farbveränderung, Durchmesser über 6 mm und Entwicklung (Tabelle 1). Wenn Sie verdächtige Veränderungen bemerken, wenden Sie sich umgehend an einen Dermatologen.
Befolgen Sie die ABCDE-Regel, um verdächtige Muttermale zu erkennen

Diagnose von Melanomen
Eine frühzeitige Diagnose ist für die besten Behandlungsergebnisse von entscheidender Bedeutung.
Methoden zur Früherkennung
Die frühzeitige Erkennung von Melanomen verbessert den Behandlungserfolg und die Überlebensraten erheblich. Regelmäßige Selbstuntersuchungen können dabei helfen, verdächtige Hautveränderungen zu erkennen, aber für eine genaue Diagnose ist eine professionelle dermatologische Untersuchung erforderlich.
- Selbstuntersuchungen: Personen sollten ihre Haut monatlich auf neue oder sich verändernde Muttermale untersuchen und dabei die ABCDE-Regel anwenden (Asymmetrie, unregelmäßige Begrenzung, Farbveränderung, Durchmesser >6 mm und sich veränderndes Erscheinungsbild).
- Dermatologische Untersuchungen: Personen mit erhöhtem Risiko (familiäre Vorbelastung, helle Haut, häufige Sonnenbrände oder viele Muttermale) sollten sich einmal im Jahr einer Ganzkörperuntersuchung der Haut durch einen Dermatologen (einen Facharzt für die Diagnose und Behandlung von Erkrankungen der Haut, Haare und Nägel) unterziehen.
- Dermatoskopie (Epilumineszenzmikroskopie): Ein nicht-invasives bildgebendes Verfahren, das Hautläsionen vergrößert, um verdächtige Muttermale genauer zu untersuchen und Dermatologen bei der Entscheidung zu helfen, ob eine Biopsie erforderlich ist.
Fortgeschrittene Diagnoseverfahren
Wenn eine verdächtige Läsion festgestellt wird, sollte eine Biopsie durchgeführt werden, um festzustellen, ob es sich um ein Melanom handelt. Zu den Biopsiemethoden gehören:
Exzisionsbiopsie
- Das gesamte Muttermal und ein kleiner Rand normaler Haut werden für Laboruntersuchungen entfernt.
- Diese Methode wird bei den meisten verdächtigen Muttermalen bevorzugt.
Inzisionsbiopsie
- Ein Teil der Läsion wird zur Analyse entnommen.
- Diese Methode wird angewendet, wenn die Läsion zu groß für eine vollständige Entfernung ist.
Stanzbiopsie
- Mit einem runden Werkzeug wird eine kleine, tiefe Probe entnommen.
- Diese Methode wird angewendet, wenn eine Untersuchung des tieferen Gewebes erforderlich ist.
Schabenbiopsie
- Die obersten Hautschichten werden entfernt.
- Die Schabenbiopsie wird bei Verdacht auf ein Melanom im Allgemeinen nicht bevorzugt, kann aber in ausgewählten Fällen in Betracht gezogen werden.
Bildgebende Untersuchungen bei fortgeschrittenem Melanom
Wenn der Verdacht besteht, dass sich das Melanom über die Haut hinaus ausgebreitet hat, können bildgebende Untersuchungen angeordnet werden:
- CT-Scans und MRT: Nützlich bei der Melanomuntersuchung, um Metastasen zu erkennen, die Tumortiefe zu bestimmen und die Beteiligung von Lymphknoten oder inneren Organen zu beurteilen, was bei der Stadieneinteilung und der Behandlungsplanung hilft.
- PET-Scan: Beurteilung metabolisch aktiver Krebszellen, wodurch Fernmetastasen identifiziert und das Fortschreiten der Krankheit beurteilt werden können.
Stadieneinteilung des Melanoms
Nach der Diagnose wird das Melanom mithilfe des TNM-Staging-Systems (Tumor, Nodes, Metastasis) in ein Stadium eingeteilt, um Behandlungsentscheidungen zu treffen (Tabelle 2). Die Behandlungsstrategien variieren je nach Schweregrad und Ausbreitung der Krankheit.
Melanom-Staging
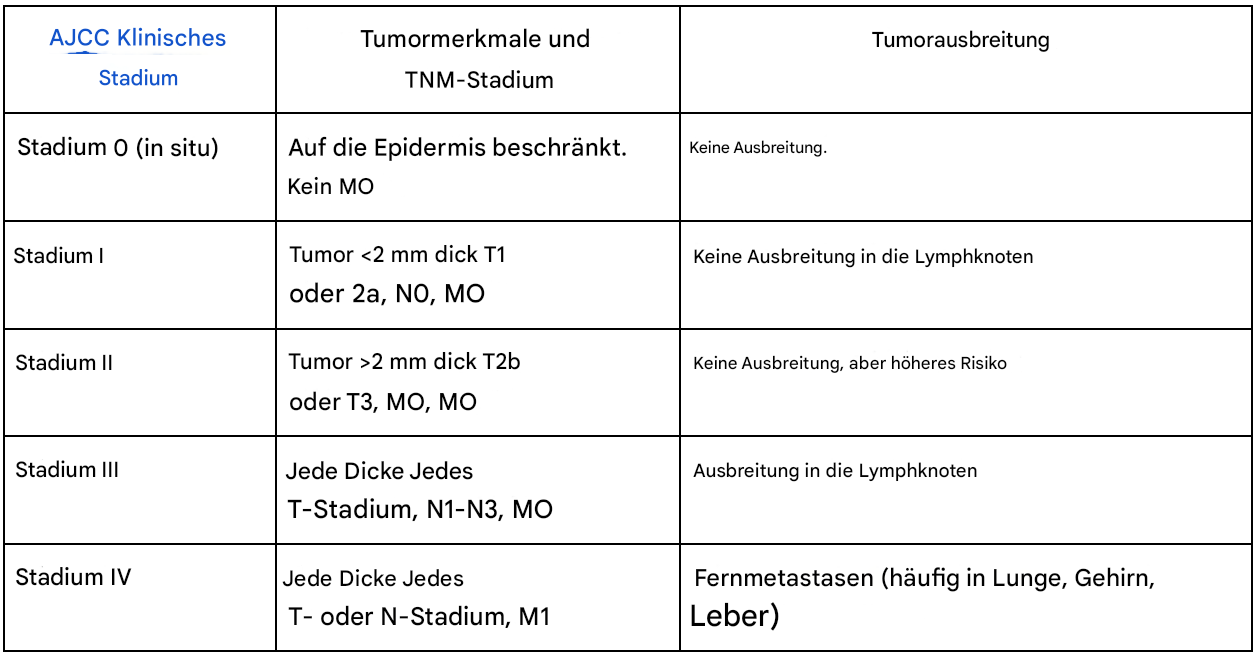
Differenzialdiagnose
Die Differenzialdiagnose für Melanome umfasst Hautläsionen, die ähnlich aussehen können. Zum Beispiel:
- Atypisches Fibroxanthom
- Pigmentiertes Basalzellkarzinom
- Blauer Naevus
- Epitheloider Tumor
- Halonävus
Eine definitive Melanomdiagnose erfordert eine histopathologische Untersuchung durch einen qualifizierten Pathologen.
Behandlungsmöglichkeiten
Die Behandlung von Melanomen hängt vom Stadium, der Lage, dem Gesundheitszustand des Patienten und genetischen Faktoren ab. Melanome in einem früheren Stadium sind oft durch eine Operation heilbar, während fortgeschrittene Fälle systemische Therapien wie Immuntherapie oder zielgerichtete Therapie erfordern können.
Konventionelle Behandlungen
Chirurgische Entfernung (Exzision oder Mohs-Chirurgie)
- Melanome im Stadium 0 bis II werden durch eine breite Exzision behandelt, bei der der Tumor und ein Rand des umgebenden gesunden Gewebes entfernt werden.
- Die Mohs-Mikrochirurgie wird bei bestimmten Melanomen im Gesicht oder in empfindlichen Bereichen eingesetzt, wobei eine schichtweise Entfernung unter Erhaltung des gesunden Gewebes möglich ist.
- Lymphknotendissektion: Wenn sich das Melanom auf die regionalen Lymphknoten ausgebreitet hat, kann eine chirurgische Entfernung erforderlich sein.
Strahlentherapie
- Wird nach der Operation bei Hochrisikofällen eingesetzt, um restliche Krebszellen zu beseitigen.
- Wird auch palliativ bei metastasierendem Melanom eingesetzt, das sich auf das Gehirn, die Knochen oder andere Organe ausgebreitet hat.
Chemotherapie
- Früher eine Hauptbehandlung bei fortgeschrittenem Melanom, wird die Chemotherapie heute aufgrund des Erfolgs der Immuntherapie und der zielgerichteten Therapien seltener eingesetzt.
Fortgeschrittene Behandlungen
Jüngste Durchbrüche in der Melanombehandlung haben zu wirksameren Therapien mit verbesserten Überlebensraten geführt.
Immuntherapie (Checkpoint-Inhibitoren)
- Stärkt die Fähigkeit des Immunsystems, Melanomzellen anzugreifen.
- Häufig eingesetzte Medikamente:
- Pembrolizumab (Keytruda), Nivolumab (Opdivo): PD-1-Inhibitoren, die die Immunsuppression blockieren.
- Ipilimumab (Yervoy): Ein CTLA-4-Inhibitor, der die T-Zell-Aktivierung verstärkt.
Gezielte Therapie
- Für Patienten mit BRAF-Mutationen (50 % der Melanome):
- BRAF-Inhibitoren: Vemurafenib, Dabrafenib.
- MEK-Inhibitoren: Trametinib, Cobimetinib.
- Diese Medikamente lassen Tumore schrumpfen und verlangsamen das Fortschreiten eines fortgeschrittenen Melanoms.
Kombinationstherapie
- Die gleichzeitige Anwendung von Immuntherapie und zielgerichteter Therapie hat vielversprechende Ergebnisse bei der Verbesserung der Überlebensrate gezeigt.
Behandlung je nach Stadium

Eine wirksame Behandlung verbessert die Überlebensrate, aber die Prognose hängt von Faktoren wie Tumordicke und Metastasierung ab.
Prognose und Überlebensrate
Faktoren, die die Prognose beeinflussen
Mehrere Faktoren beeinflussen die Prognose von Melanomen:
- Tumordicke: Dickere Tumore haben eine höhere Wahrscheinlichkeit, sich auszubreiten, und eine schlechtere Prognose.
- Ulzeration: Wenn der Tumor die Haut durchbricht, verschlechtert sich die Prognose.
- Lymphknotenbefall: Je mehr Lymphknoten betroffen sind, desto niedriger ist die Überlebensrate.
- Fernmetastasen: Melanome im Stadium IV haben die niedrigste Überlebensrate, insbesondere wenn sie sich auf das Gehirn oder die Leber ausbreiten.
Prävention und Risikominderung
Durch Schutzmaßnahmen kann das Risiko, an einem Melanom zu erkranken, erheblich gesenkt werden.
Strategien zum Sonnenschutz
Der Schutz Ihrer Haut vor schädlicher UV-Strahlung ist eine der wirksamsten Methoden zur Reduzierung des Melanomrisikos. Hier sind einige Tipps:
Verwenden Sie Breitband-Sonnenschutzmittel
- Die FDA empfiehlt die Verwendung eines Breitband-Sonnenschutzmittels mit Lichtschutzfaktor 30 oder höher, um das Risiko einer UV-Exposition zu verringern.
- Alle zwei Stunden und unmittelbar nach dem Schwimmen oder Schwitzen erneut auftragen.
- Wählen Sie Breitbandformeln, die vor UVA- und UVB-Strahlen schützen.
Tragen Sie schützende Kleidung und Accessoires
- Hüte mit breiter Krempe, langärmlige Kleidung und Sonnenbrillen reduzieren die UV-Exposition.
- Kleidung mit UV-Schutzfaktor (UPF-bewertet) bietet zusätzlichen Schutz.
Vermeiden Sie Solariumbesuche und übermäßige Sonneneinstrahlung
- Solarien senden konzentrierte UV-Strahlung aus, wodurch das Melanomrisiko erhöht wird. Die WHO und die FDA stufen Solarien als krebserregend ein, da sie nachweislich mit einem erhöhten Melanomrisiko in Verbindung stehen.
- Vermeiden Sie direkte Sonneneinstrahlung zwischen 10 und 16 Uhr, wenn die UV-Strahlung am stärksten ist.
Überwachen Sie den UV-Index und suchen Sie Schatten auf
- Verwenden Sie Wetter-Apps, um den täglichen UV-Index zu überprüfen.
- Bei hohen UV-Werten sollten Sie sich im Schatten aufhalten und längere Sonneneinstrahlung vermeiden.
Änderung des Lebensstils zur Melanomprävention
Ein gesunder Lebensstil kann das Risiko, an einem Melanom zu erkranken, senken. Beispiele hierfür sind:
- Eine Ernährung, die reich an Antioxidantien ist: Lebensmittel, die reich an Antioxidantien sind (Beeren, Blattgemüse, Nüsse), können die Hautzellen vor UV-Schäden schützen. Omega-3-Fettsäuren aus Fisch können entzündungshemmende Wirkungen haben, die der Gesundheit der Haut zugutekommen.
- Vermeiden Sie das Rauchen und beschränken Sie den Alkoholkonsum
- Erhalten Sie ein gesundes Immunsystem: Eine Immunsuppression (aufgrund von Organtransplantationen, Autoimmunerkrankungen oder chronischen Krankheiten) kann das Melanomrisiko erhöhen. Körperliche Aktivität und Stressbewältigung können die Immunfunktion unterstützen.
Regelmäßige Vorsorgeuntersuchungen und dermatologische Untersuchungen
Routinemäßige Hautuntersuchungen sind unerlässlich, um ein Melanom frühzeitig zu erkennen, wenn die Behandlung am wirksamsten ist.
Wer sollte sich untersuchen lassen?
- Personen mit einer familiären Melanom-Vorgeschichte.
- Menschen mit heller Haut, Sommersprossen oder zahlreichen Muttermalen.
- Personen mit einer Vorgeschichte schwerer Sonnenbrände oder der Nutzung von Solarien.
Professionelle Hautuntersuchungen
- Für Personen mit hohem Risiko werden jährliche Besuche beim Dermatologen empfohlen.
- Ganzkörperfotografien helfen dabei, Veränderungen der Muttermale im Laufe der Zeit zu verfolgen.
Melanomforschung und zukünftige Richtungen
Durch medizinische Fortschritte hat sich das Melanom von einer Krebsart mit hoher Sterblichkeit zu einer Krebsart mit immer besseren Überlebensraten entwickelt. Die Forschung konzentriert sich auf die Verbesserung der Früherkennung, die Entwicklung neuer Behandlungsmethoden und die Verbesserung der Behandlungsergebnisse für Patienten.
Neueste Forschungsergebnisse
- Es werden Tools für künstliche Intelligenz (KI) entwickelt, um Melanome mithilfe von Bildgebungstechnologie in frühen Stadien genauer zu erkennen.
- Gen-Editing und CRISPR-basierte Behandlungen: Wissenschaftler erforschen die Gentherapie, um genetische Mutationen zu korrigieren, die für Melanome verantwortlich sind.
Neue Entwicklungen in der Immuntherapie
- Es werden duale Checkpoint-Inhibitoren (eine Kombination aus PD-1- und CTLA-4-Blockern) untersucht, um die Immunantwort weiter zu verbessern.
- Die T-Zell-Therapie (adoptiver Zelltransfer) wird erforscht, um die Behandlung von fortgeschrittenem Melanom zu verbessern.
Fortschritte bei der zielgerichteten Therapie
- BRAF-Inhibitoren der nächsten Generation sollen das Ansprechen auf die Behandlung verlängern und die Arzneimittelresistenz verringern.
- Kombinationstherapien mit zielgerichteten Medikamenten und Immuntherapie zeigen höhere Überlebensraten.
Leben mit Melanom
Melanombehandlungen können kurz- und langfristige Nebenwirkungen verursachen. Zum Beispiel:
- Eine Operation kann zu Narbenbildung und Schmerzen führen. Narbencremes und Schmerzmittel können helfen.
- Eine Immuntherapie kann zu Müdigkeit, Hautausschlag und Entzündungen führen. Flüssigkeitszufuhr, Ruhe und die Behandlung von Autoimmunerkrankungen können Linderung verschaffen.
- Strahlentherapie kann Hautreizungen und Müdigkeit verursachen. Feuchtigkeitsspender und sanfte Übungen (Yoga, Walking, Schwimmen) können helfen, die behandlungsbedingte Müdigkeit zu bewältigen.
Unterstützungssysteme und Ressourcen
Unterstützung bei emotionaler und psychischer Gesundheit
- Die Diagnose eines Melanoms kann überwältigend sein und zu Angstzuständen oder Depressionen führen.
- Therapie, Achtsamkeitstechniken und Patientenunterstützungsgruppen können Menschen bei der Bewältigung helfen.
Nach Abschluss der Behandlung sollten Melanomüberlebende die Empfehlungen ihres Gesundheitsdienstleisters für Überwachungs- und Nachsorgetermine befolgen.
Das Verständnis von Melanomen ist unerlässlich, um Risikofaktoren zu erkennen und rechtzeitig medizinische Hilfe in Anspruch zu nehmen. Dieser Artikel enthält allgemeine Informationen und sollte eine professionelle medizinische Untersuchung oder Behandlung nicht ersetzen.
Wichtige Erkenntnisse
- Das Melanom ist eine der aggressivsten Formen von Hautkrebs, aber eine frühzeitige Erkennung verbessert die Überlebensraten erheblich, wobei die Überlebensrate bei Fällen im Stadium 0 und 1 bei 90–99 % liegt.
- UV-Strahlung ist die häufigste umweltbedingte Ursache, daher sind Sonnenschutzmittel, schützende Kleidung und der Verzicht auf Solarien zur Vorbeugung unerlässlich.
- Regelmäßige Hautuntersuchungen nach der ABCDE-Regel (Asymmetrie, unregelmäßige Begrenzung, Farbveränderung, Durchmesser >6 mm und sich entwickelnde Veränderungen) helfen, ein Melanom frühzeitig zu erkennen, bevor es sich ausbreitet.
- Die Diagnose wird durch Biopsie und Staging bestätigt, wobei fortgeschrittene bildgebende Verfahren (CT-, MRT-, PET-Scans) zur Erkennung von Metastasen in späteren Stadien eingesetzt werden.
- Die Behandlung variiert je nach Stadium – ein Melanom im Frühstadium ist oft durch eine Operation heilbar, während fortgeschrittene Fälle eine Immuntherapie, eine zielgerichtete Therapie oder eine Bestrahlung erfordern können.
- Immuntherapie und zielgerichtete Therapie haben die Behandlung von Melanomen revolutioniert, insbesondere bei Melanomen im Stadium III und IV, und die Überlebensraten drastisch verbessert.
- Die laufende Forschung in den Bereichen Genetik, Immuntherapie und künstliche Intelligenz (KI) für die Früherkennung ebnet den Weg für präzisere, personalisierte Melanombehandlungen.
- Überlebende benötigen eine langfristige Nachsorge und eine Anpassung ihres Lebensstils, einschließlich routinemäßiger Hautuntersuchungen, Sonnenschutz und emotionaler Unterstützung durch Patientenvertretungsgruppen.
Die Prävention von Melanomen, die Früherkennung und Fortschritte in der medizinischen Forschung retten weiterhin Leben. Regelmäßige Vorsorgeuntersuchungen, ein sonnenbewusster Lebensstil und die Information über Behandlungsmöglichkeiten sind der Schlüssel zur Verringerung der globalen Belastung durch diese Krankheit.

